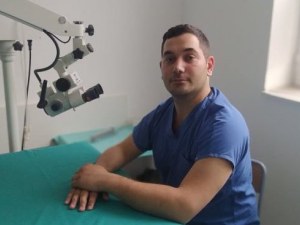
С ново за България изследване д-р Христо Иванов и колегите му ще откриват рано рецидиви на тумори при онкоболни пациенти. Това е възможно благодарение на апарата дигитален дроплет PCR, който ще бъде закупен от Медицински университет – Пловдив по проекта „Персонализирана иновативна медицина (ПЕРИМЕД)“, по който ще бъде изграден модерен комплекс за медицински иновации. „След като туморът е премахнат, ние ще проследяваме минимална резидуална болест, като търсим туморна ДНК в кръвта. Ако се появи такава, това означава, че туморът е рецидивирал. Предимството е, че тези изследвания се позитивират много преди образните. Тоест, много по-рано ще знаем пациентът добре ли е отговорил на терапията, има ли рецидив, или не”, разказва младият генетик. И уточнява, че първоначално ще е научна разработка, но целта е да навлезе като диагностична процедура.
По проекта по персонализирана медицина лекарите ще работят и в още две направления - хронична миелоидна левкемия и фармакогенетика. Пациентът ще бъде генотипизиран, за да се види кое лекарство е по-подходящо за него, както и да се прецизира дозата.
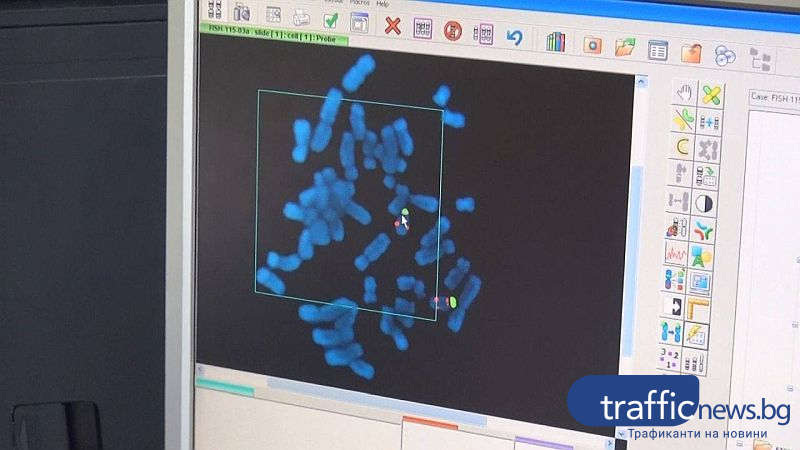
„Дигиталният дроплет PCR ще е единствен в България. По характеристики на апарата може да хване една мутантна молекула от 1 милион, изключителна чувствителност”, посочва д-р Христо Иванов.
Той е завършил Медицински университет – Пловдив. От 2015 г. е асистент в Катедра „Педиатрия и медицинска генетика” към Медицински университет – Пловдив. Година по-късно получава научно образователна степен „доктор“ по генетика. Темата на дисертационния му труд е “Анализ на експресионния профил на протеин-кодиращи гени при пациенти с разстройство от аутистичния спектър посредством високо специфичен количествен RT-PCR.” През 2017 г. става главен асистент към МУ - Пловдив. С интереси в областта на неврогенетиката, онкогенетиката, метаболизма и прецизната медицина. Женен е, с три деца. На шега признава, че две от дъщерите му са близначки, но генетиката няма нищо общо с това.
„Генетиката винаги ми е била интересна, още от гимназията и часовете по биология. Мисля, че това е бъдещето. Почти всички болести в крайна сметка имат генетична етиология, може би само без травмите. Когато ние поставим генетична диагноза, тя е правилната”, смята специалистът. За избора му на професия неизменно са повлияли и родителите му, тъй като е израснал в семейство на лекари. Майка му, баща му, чичо и чинка също са посветили живота си на медицината.
Голямата част от деня на генетика минава в кабинета или в лабораторията над микроскопа. Най-големият контингент от пациентите му са бременни жени, на които той и колегите му правят биохимичен скрининг - изследване, което преценя риска да се роди дете с аномалии (като синдром на Даун, Едуардс, Търнър, Патау и др.). Синдромът на Даун е най-често срещаната, с честота 1 на 800. Ако рискът се окаже висок, на жената се предлага пренатална диагноза-амниоцентеза. Уточнява се дали плодът наистина има проблем. На бременната се дава информация какво означава Синдром на Даун и тя преценява дали да продължи с тази бременност, или да я прекъсне. Изследването се прави преди раждането на детето, тъй като терапия за заболяването няма. Единственият начин е да се прекъсне бременността. Прави се между 11 и 13 седмица, като жената първо трябва да е минала през акушер-гинеколог, тъй като освен кръвта са необходими и ултразвукови параметри. От три години изследването е напълно безплатно и препоръчително за всяка бременна, без значение дали е над 35 години, или е по-млада. „Преди две седмици имахме детенце с Патау – с тежък сърдечен дефект, с по шест пръстчета на ръчичките и крачетата. Майката не си беше правила биохимичен скрининг. А ако го беше направила, нямаше да изживее целия този стрес с раждането на болно детенце, диагностицирането и т.н”, посочва д-р Иванов.
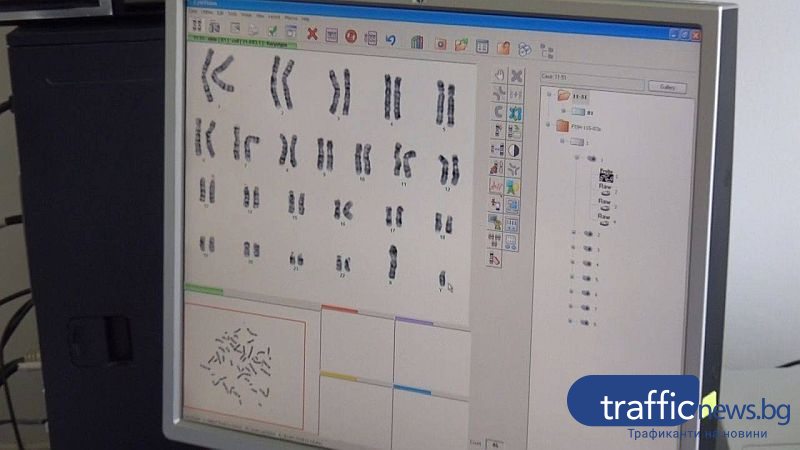
Той се занимава и с цитогенетика при деца с умствено изоставане и различни синдроми, настанени за лечение в Детска клиника на УМБАЛ „Свети Георги”. Гледа хромозомите на костен мозък на пациенти с онкохематологични заболявания, прави и молекулярни генетични изследвания. „Изследваме гени, които са свързани с кръвосъсирването. Там се вижда има ли повишен риск от съдови инциденти. На бременните също ги препоръчваме, тъй като при някои жени, които носят такива мутации, това води до повишен риск от спонтанни аборти. Акушер-гинеколозите могат да реагират. Изписва се терапия и жената може да си износи спокойно бременността”, казва медикът.
Другата част от пациентите му са двойки с репродуктивни неудачи. При тях се прави цитогенетика (хромозомен анализ) както при мъжа, така и при жената, защото може да се окаже, че нормално изглеждащ човек носи балансирана хромозомна транслокация. Тоест, някоя от хромозомите е закачена върху друга. Генетичният материал като количество си е същият и това не му вреди по никакъв начин. Но при разделяне на хромозомите при образуването на половите клетки транслокацията може да се предаде в небалансиран вид и може да е причина за спонтанни аборти, неудачи или за раждане на деца с аномалии.
„Спонтанните аборти са индикация двойката да си направи хромозомен анализ. Ако някой от тях е носител на балансирана транслокация, при следваща бременност трябва да се направи амниоцентеза с хромозомен анализ при плода. Друга опция са инвитро процедурите с преимплантационна диагностика, при която ембрионите се изследват и се избира този, който е генетично здрав. И той се имплантира в матката на жената”, обяснява лекарят. И съветва всяка бременна, която няма индикации за пренатална диагностика, да си направи пренатален биохимичен скрининг.

Още от категорията
Виж всички


Кампанията на Радев: Бизнесът аплодира, пенсионерите плащат
Акценти
Виж всички

Почина българската народна певица Янка Рупкина

Законът е за всички… освен за тези, които го прилагат ВИДЕО